Ginocchio
PATOLOGIE E TRATTAMENTI
Scopri tutte le patologie della spalla trattate dal Dott. Mario Menna. Per ogni patologia troverai una sezione dedicata con spiegazione della sintomatologia e le possibili modalità di trattamento utilizzabili.
Patologie
- Artrosi del ginocchio
- Lesioni dei legamenti
- Lesioni meniscali traumatiche e degenerative
- Edema della spongiosa e osteonecrosi dell’osso subcondrale
- Patologie dell’articolazione Femoro-Rotulea
- Ginocchio del saltatore (Jumper’s Knee)
- Osteocondrosi del ginocchio (Sinding-Larsen-Johansson)
- Osteocondrosi del Ginocchio (Osgood-Schlatter)
- Deformità degli arti inferiori (ginocchio valgo, varo o recurvato)
- Fratture del ginocchio
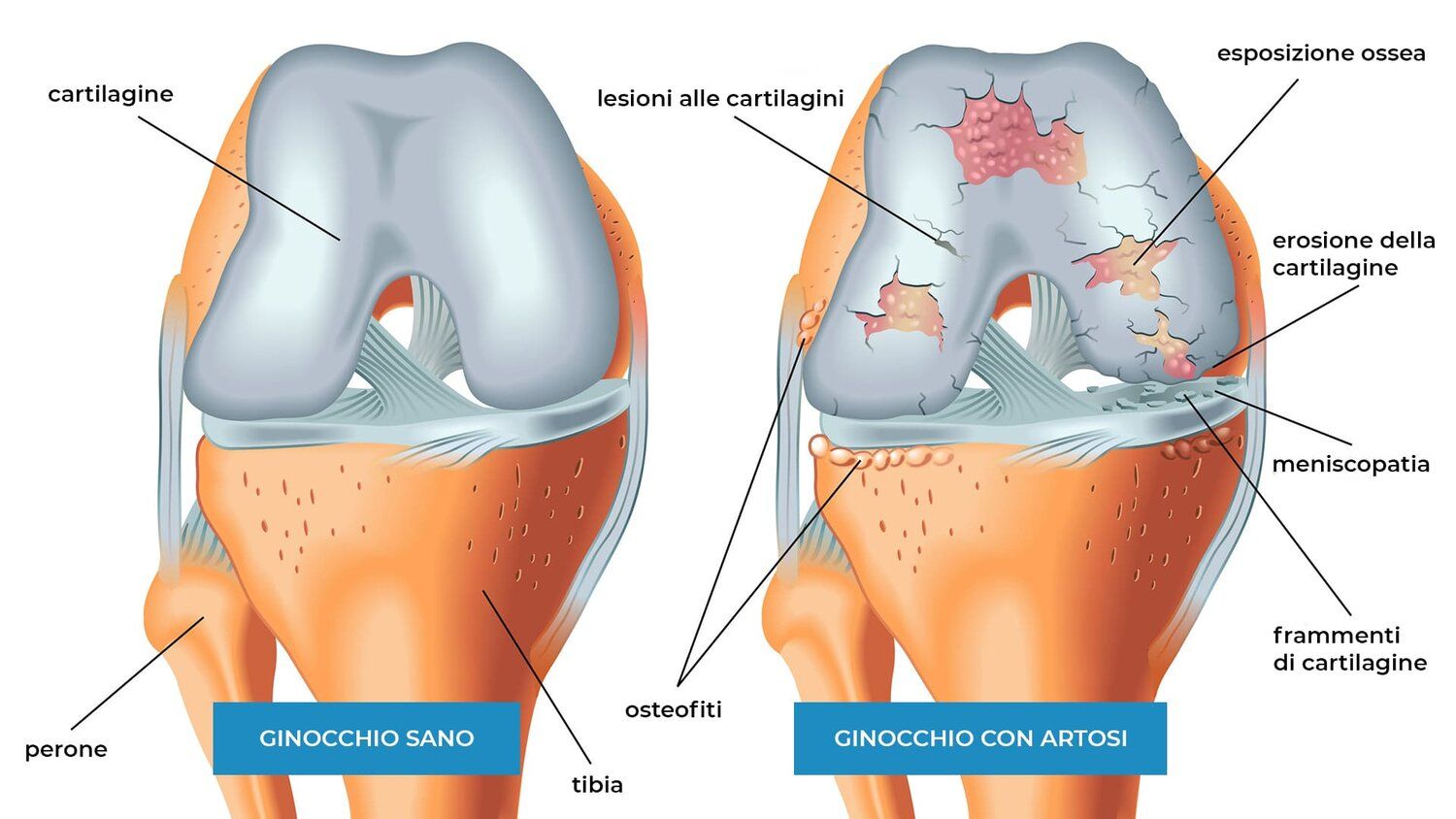
Artrosi del ginocchio
COS’È L’ARTROSI DEL GINOCCHIO?
L’artrosi è una patologia cronica caratterizzata dalla progressiva degenerazione della cartilagine articolare fino alla scopertura dell’osso subcondrale che colpisce soprattutto le articolazioni soggette a sopportare carichi, tra queste il ginocchio. Si riconoscono un’artrosi primaria (quando insorge senza una causa apparente) ed un’artrosi secondaria (quando insorge in seguito a fratture, processi infettivi, patologie reumatologiche, deformità scheletriche congenite o acquisite ecc...). Si manifesta solitamente dopo i 50 anni di età soprattutto nella popolazione femminile anche se non sono esclusi casi di artrosi precoce.
Sintomatologia
Il principale sintomo con cui si manifesta l’artrosi del ginocchio è il dolore, inizialmente avvertito occasionalmente oppure salendo o scendendo le scale o ancora se si pratica attività sportiva, che poi recede con il riposo. Possono associarsi gonfiore e rigidità articolare. Nello stadio avanzato della malattia, man mano che il danno articolare avanza, anche la sintomatologia dolorosa si aggrava fino a divenire permanente disturbando il riposo delle ore notturne.
Trattamenti
Trattamento conservativo
Il trattamento conservativo per prevenire e ritardare il processo degenerativo, si avvale di integratori per la cartilagine al fine di mantenere il trofismo articolare e di farmaci antinfiammatori per alleviare la sintomatologia dolorosa. Modifiche dello stile di vita quali il calo ponderale ed evitare la corsa e gli sport da contatto, riducono il sovraccarico sull’articolazione. Inoltre la terapia infiltrativa con acido ialuronico, con funzione lubrificante, ammortizzante e protettiva nei confronti della cartilagine articolare, migliora la sintomatologia e rallenta la progressione dell’artrosi. Oltre che con l’acido ialuronico, le infiltrazioni possono essere eseguite anche con cortisone, ma solo occasionalmente per risolvere quadri infiammatori acuti. Negli ultimi anni, soprattutto nei pazienti giovani, vengono presi in considerazione trattamenti infiltrativi di tipo biologico come i fattori di crescita (PRP) o il trapianto di cellule staminali il cui scopo è quello di favorire la rigenerazione della cartilagine danneggiata e rappresentano il futuro della terapia conservativa dell’artrosi.
Trattamento chirurgico
In caso di mancato beneficio del trattamento conservativo, l’usura della cartilagine articolare progredisce fino a scoprire totalmente l’osso subcondrale che essendo innervato, determina una sintomatologia dolorosa molto intensa. Si giunge quindi ad avere un artrosi di grado elevato che richiede l’intervento chirurgico di artroprotesi di ginocchio, cui seguirà un periodo di riabilitazione post-operatoria. La protesi risolve il dolore nell’artrosi in quanto elimina il contatto osso-osso che è doloroso e migliora l’articolarità poiché rivestendo le superfici articolari le rende lisce e scorrevoli. Se è interessato un solo compartimento, può essere preso in considerazione un intervento chirurgico mininvasivo che prevede la sostituzione del solo comparto interessato (femoro-tibiale mediale o laterale oppure femoro-rotuleo).
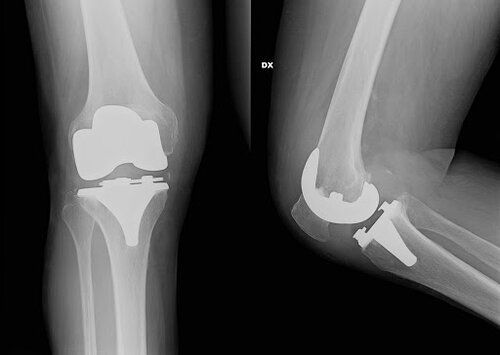
Protesi totale del ginocchio
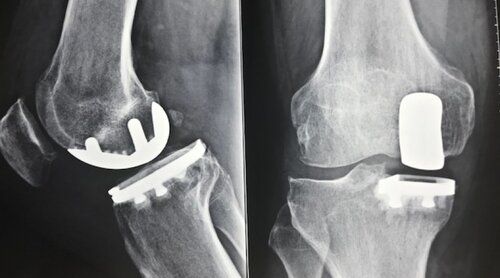
Protesi monocompartimentale del ginocchio
Hai bisogno di
un consulto?
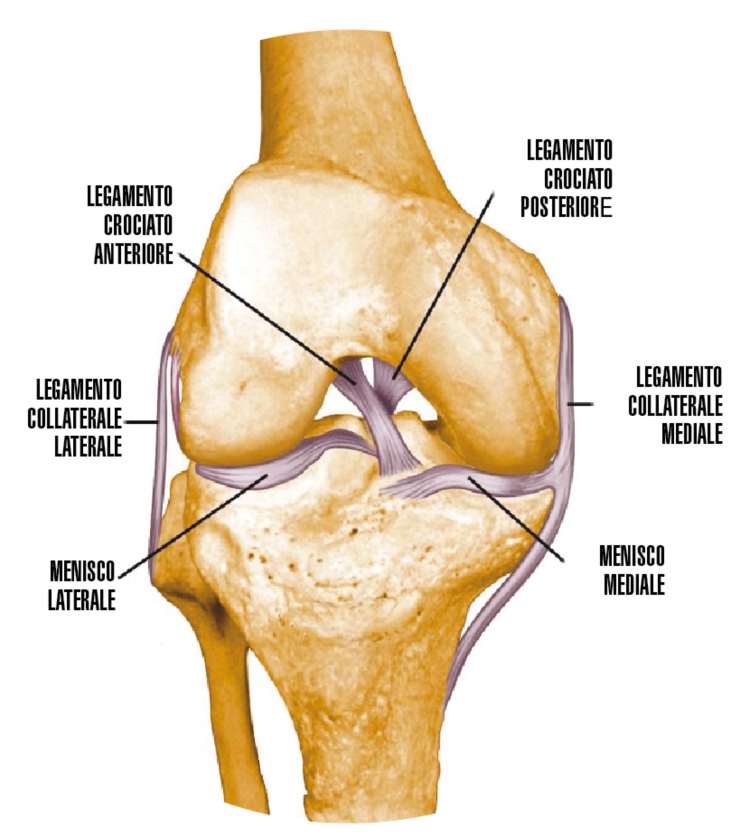
Lesioni dei legamenti
COSA SONO LE LESIONI DEI LEGAMENTI?
Il ginocchio è tra le più grandi articolazioni del nostro corpo e date le sue dimensioni, esistono molteplici strutture che la stabilizzano: i legamenti collaterali, la capsula articolare, i tendini e le fasce periarticolari. Le strutture che vanno incontro più frequentemente a lesioni e devono essere riparate sono però i legamenti crociati. Si tratta di due strutture ben separate che si incrociano all’interno del ginocchio (pivot centrale) per farlo restare saldo in tutti i movimenti, principalmente nei movimenti di rotazione e translazione del ginocchio. Lateralmente e medialmente troviamo invece due legamenti collaterali che scorrono ai lati dell’articolazione e si oppongono alle sollecitazioni in varismo e valgismo. La più comune forma di lesione del legamento crociato anteriore è la distorsione di ginocchio durante una partita di calcio mentre per quanto concerne il legamento crociato posteriore il meccanismo traumatico è generalmente più intenso e riguarda spesso incidenti stradali con impatto diretto sul ginocchio. La lesione del legamento crociato anteriore può presentarsi isolata o in associazione a lesioni dei legamenti collaterali e lesioni meniscali.
Sintomatologia
Quando avviene una lesione del legamento crociato anteriore, i sintomi principali sono il dolore cui si accompagna tumefazione dell’articolazione per la presenza di versamento articolare misto a sangue (emartro) e difficoltà a muovere l’articolazione. Il dolore è accompagnato dalla sensazione che qualcosa si sia rotto o sia andato fuori posto all’interno del ginocchio. L’instabilità che ne consegue può essere causa di infortuni ripetuti, episodi di cedimento articolare e provocare a lungo andare lesioni ai menischi o alle cartilagini e sviluppare un’artrosi precoce. Dolore e gonfiore solitamente si risolvono nel giro di 2 settimane di riposo, ghiaccio ed antinfiammatori mentre l’instabilità del ginocchio non permette al paziente di praticare sport.
Trattamenti
Trattamento conservativo
Il trattamento conservativo trova indicazione nelle lesioni isolate del legamento collaterale mediale e nelle lesioni parziali del legamento crociato in soggetti anziani o con basse richieste funzionali; l’immobilizzazione del ginocchio con tutore bloccato in flessione (30°), assicura una pressoché completa guarigione della lesione del legamento collaterale mediale. In caso di lesione parziale del legamento crociato anteriore la scelta corretta del trattamento dipende dalla valutazione di fattori come l’età del paziente, la richiesta funzionale e lo stile di vita; si può soprassedere all’intervento chirurgico, migliorando il tono trofismo dei muscoli della coscia, in particolare del muscolo quadricipite femorale. È possibile comunque svolgere le normali attività di vita quotidiana evitando tuttavia di praticare attività sportive ed in particolare sport da contatto che richiedono cambi direzionali durante il movimento come il calcio, il basket, lo sci, etc...
Trattamento chirurgico
Il legamento crociato anteriore rotto deve essere ricostruito per dare di nuovo al ginocchio la stabilità necessaria per svolgere al meglio le sue funzioni. La chirurgia di riparazione del legamento crociato anteriore negli sportivi agonisti o con alte richieste funzionali è sempre consigliabile ed è finalizzata alla ricostruzione del legamento leso con un tessuto sostitutivo. Questo può essere un tendine prelevato dallo stesso paziente (tendine rotuleo o semitendinoso e gracile) o, più raramente un tessuto prelevato da un donatore di organi (trapianto).
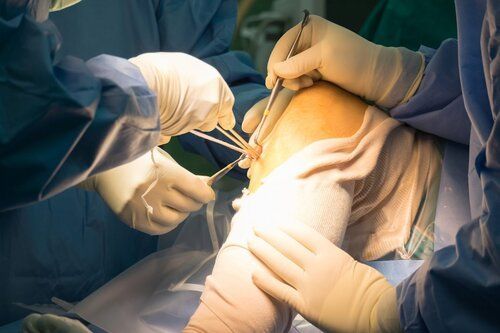
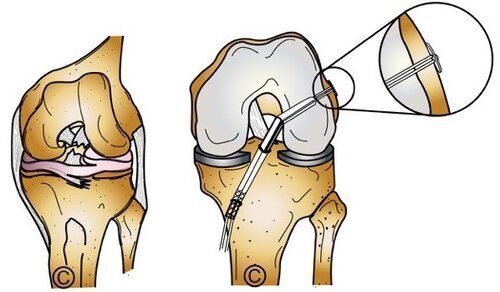
L’intervento chirurgico è eseguibile in artroscopia. Dopo l’intervento chirurgico, seguirà la riabilitazione ed il paziente può tornare all’attività sportiva in circa 6 sei mesi.
Hai bisogno di
un consulto?
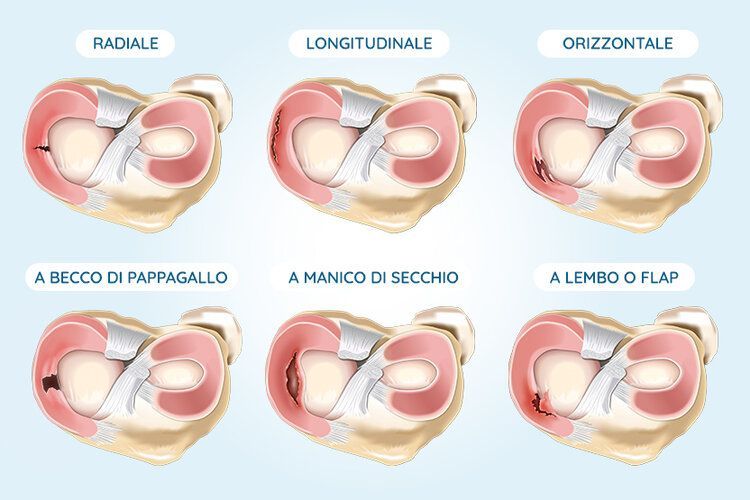
Lesioni meniscali
traumatiche e degenerative
Sintomatologia
Il dolore del ginocchio provocato da una lesione meniscale acuta è simile ad una fitta improvvisa e può insorgere anche a riposo ma più spesso durante l’attività fisica. Tale dolore può essere accompagnato da una sensazione paragonabile a qualcosa che scatta o si sposta durante il movimento del ginocchio e nel tempo può manifestarsi anche quando si salgono o scendono le scale o si flette il ginocchio. Al dolore può associarsi gonfiore e tumefazione poiché Il menisco rotto può creare un’infiammazione sinoviale con versamento all’interno dell’articolazione e se la rottura è importante, può spostarsi dalla sede anatomica e provocare un blocco articolare (lesione a manico di secchio).
Trattamenti
Trattamento conservativo
Nel caso si sospetti una lesione del menisco, riposo e crioterapia nei primi giorni possono dare sollievo dal dolore e ridurre al minimo la tumefazione ed il gonfiore. Il trattamento è strettamente correlato al tipo di lesione meniscale; se la lesione meniscale è traumatica, il trattamento è chirurgico; In caso di lesione meniscale degenerativa, il trattamento è conservativo e si avvale di farmaci antidolorifici in associazione alla terapia infiltrativa con acido ialuronico per migliorare il trofismo della cartilagine articolare o in alternativa anche trattamenti infiltrativi di tipo biologico quali il gel piastrinico oppure le cellule staminali autologhe per favorire la rigenerazione della cartilagine.
Trattamento chirurgico
Nelle lesioni traumatiche, il trattamento è chirurgico poichè il menisco è scarsamente vascolarizzato per cui non è in grado di cicatrizzare la sua lesione. Solo la parte vicina alla capsula è vascolarizzata e solo in caso di lesione in questa zona è possibile eseguire una sutura del menisco, mentre per le porzioni più lontane dalla capsula, che ricevono nutrimento dal liquido sinoviale, si dovrà asportare il frammento staccato regolarizzando il profilo meniscale (meniscectomia selettiva). La procedura chirurgica è effettuata in artroscopia e permette di operare all’interno del ginocchio attraverso incisioni molto piccole.
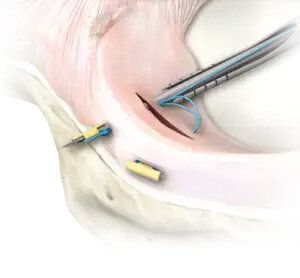
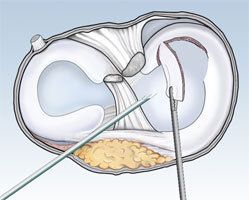
La regolarizzazione di un menisco riduce le sue caratteristiche biomeccaniche di ammortizzatore del ginocchio che per prevenire il successivo sviluppo di patologie da sovraccarico e da artrosi precoce dovranno essere compensate da un perfetto recupero del tono muscolare e della coordinazione motoria mediante una adeguata riabilitazione.
Hai bisogno di
un consulto?
Edema della spongiosa e osteonecrosi dell’osso subcondrale
COS’È L’EDEMA DELLA SPONGIOSA E OSTEONECROSI DELL’OSSO SUBCONDRALE?
Per edema osseo si intende l’aumento anomalo di liquidi all’interno della regione ossea normalmente occupata da osso spongioso e midollo osseo. È una condizione infiammatoria dovuta al sovraccarico della porzione spongiosa dei capi articolari ossei, ma può insorgere anche in caso di fratture, contusioni ossee, lesioni legamentose (ad es. nel ginocchio), osteoartrite, osteoporosi, lesioni osteocondrali, tumori etc.. Solitamente interessa i condili femorali e gli emipiatti tibiali. L’osteonecrosi è anch’essa dovuta ad una situazione di infiammazione della spongiosa ossea ma deriva da cause vascolari, può essere quindi configurata come una sorta di infarto osseo (necrosi ossea avascolare). Le cause possono essere primarie (abuso di alcol, sovrappeso, iperuricemia, dislipidemia, anemia falciforme diabete mellito LES) oppure secondarie a terapie cortisoniche di lunga durata, radioterapia. Può verificarsi anche su base traumatica ed in questo caso è interessato solitamente il compartimento mediale (forme algodistrofiche post-traumatiche, edema per osteoartrosi).
Sintomatologia
Raramente è asintomatica, solitamente il processo infiammatorio che accompagna il segmento scheletrico (la superficie articolare) interessato è molto doloroso ed è correlato alla gravità e all’evoluzione della malattia di base. La sintomatologia dolorosa peggiora con il carico e può associarsi a gonfiore ed ematoma limitando i movimenti del ginocchio (dell’arto coinvolto). In alcuni casi (necrosi severa), anche il minimo carico sul ginocchio può provocare una intensa sintomatologia dolorosa per cui la deambulazione è pressoché impossibile senza l’utilizzo di ausili.
Trattamenti
Trattamento conservativo
Sia per l’edema osseo che per l’osteonecrosi il trattamento conservativo è rappresentato dall’assunzione di bifosfonati, prostaglandine, statine e vitamina D, la deambulazione con due stampelle e la terapia fisica (onde d’urto e magnetoterapia). La durata della terapia associata al riposo funzionale e di almeno 4-6 mesi. Non ci sono studi in grado di dimostrare una assoluta efficacia di questi trattamenti il cui obiettivo principale è quello di evitare la progressione del danno e ripristinare la calcificazione dell’osso. Ad ogni modo, un trattamento effettuato nei primi stadi ha molte più probabilità di essere efficace rispetto a interventi più tardivi.
Trattamento chirurgico
Per quanto riguarda il trattamento chirurgico, esistono diversi approcci che vanno dal trapianto osseo vascolarizzato e non (estremamente invasivo e di indubbia efficacia) al trattamento biologico con fattori di crescita e cellule mesenchimali che sembrano influenzare la prognosi e nei casi più avanzati la protesizzazione. I recenti sviluppi della ricerca in ambito di patologia cartilaginea del ginocchio hanno evidenziato che il tessuto osseo sottostante la cartilagine (osso subcondrale) gioca un ruolo cruciale nella patogenesi del danno cartilagineo stesso e, quindi, dell’artrosi. Per tal motivo, si sta affermando una tecnica chirurgica mini-invasiva, mirata specificamente all’osso sub-condrale nota come subcondroplastica. Consiste nell’iniezione intra-ossea, sotto guida radiografica, di sostanze terapeutiche a livello della lesione subcondrale che provvederanno ad una calcificazione artificiale immediata della regione necrotica ed edematosa; si possono impiegare un sostituto osseo biosintetico oppure un concentrato midollare autologo, ricco di cellule staminali mesenchimali autologhe. La scelta del tipo di sostanza da utilizzare è in funzione delle caratteristiche del paziente, della localizzazione ed estensione della lesione da trattare e dalla eventuale presenza o meno di danno cartilagineo. I risultati preliminari appaiono molto incoraggianti.
Hai bisogno di
un consulto?
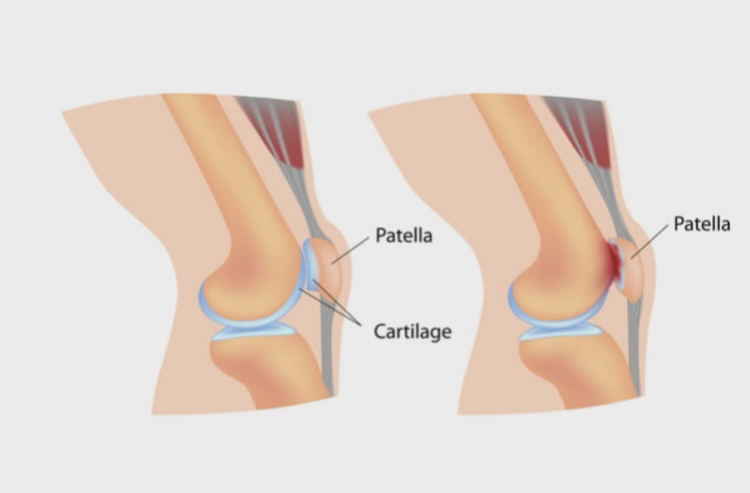
Patologie dell’articolazione
Femoro-Rotulea
COSA SONO LE PATOLOGIE DELL’ARTICOLAZIONE FEMORO-ROTULEA?
L’articolazione femoro-rotulea occupa il compartimento anteriore del ginocchio ed è costituita dalla rotula e dalla troclea femorale. Durante i movimenti di flesso-estensione, la rotula, con la sua superficie convessa posteriormente, scorre sulla superficie concava della troclea femorale, come un treno sul binario, grazie al reciproco rivestimento cartilagineo. Tuttavia, una concavità poco accentuata o ruotata della troclea femorale, potrebbe provocare la fuoriuscita della rotula dal suo binario con conseguente insorgenza di dolore anteriore di ginocchio associato ad un aumento della pressione (iperpressione) su una parte dell’articolazione femoro-rotulea, esterna (più spesso) o interna, oppure instabilità (sub-lussazione) o addirittura fuoriuscita (lussazione). Anche il muscolo quadricipite femorale ed in particolar modo il muscolo vasto mediale obliquo svolge un ruolo importante nella stabilizzazione della rotula ed infatti il suo potenziamento muscolare è fondamentale nel processo riabilitativo. La degenerazione artrosica di questo compartimento si può verificare anche nei lavoratori che svolgono determinate attività oppure in seguito a traumi contusivi in regione anteriore di ginocchio che possono provocare fratture di rotula lesioni condrali ed osteocondrali.
Sintomatologia
Il dolore è localizzato anteriormente e si manifesta soprattutto quando si compiono determinati movimenti quali salire o scendere le scale, accovacciarsi, inginocchiarsi, correre, saltare, estendere il ginocchio dopo averlo avuto a lungo flesso (ad es. dopo un viaggio in auto) e comunque tende ad aumentare dopo aver sforzato il ginocchio. Si ha la sensazione che il ginocchio sia debole e ceda. In caso di lussazione, estendendo il ginocchio, la lussazione si può ridurre spontaneamente oppure è necessario l’intervento medico. Ad ogni modo, in caso di lussazione si avrà tumefazione e dolore per la lesione del legamento alare (più spesso mediale). In alcuni casi si può verificare anche un blocco in flessione che al contrario del blocco meniscale dura solo pochi secondi.
Trattamenti
Trattamento conservativo
Il trattamento conservativo può essere perseguito in quei pazienti che non presentano un grado di displasia femoro-rotulea severo che può a sua volta condurre ad una instabilità rotulea o ad una lussazione abituale di rotula. L’obiettivo del trattamento è il potenziamento isometrico del muscolo quadricipite femorale principale stabilizzatore della rotula ed in particolare del muscolo vasto mediale obliquo che provvede a centrare maggiormente la rotule nella troclea in caso di iperpressione rotulea esterna, anche con l’ausilio di elettrostimolazione. E’ anche indicato lo stretching dei muscoli ischio-crurali (flessori del ginocchio) in associazione alla crioterapia, alla terapia fisica (ultrasuoni, laserterapia, tecarterapia) e ai farmaci antinfiammatori non steroidei. Infine, in caso di severa degenerazione, per far fronte all’usura delle superfici articolari e per preservare la cartilagine, sono utili cicli di infiltrazioni articolari con acido ialuronico o con PRP.
Trattamento chirurgico
L’intervento chirurgico è indicato nei casi in cui vi siano anomalie anatomiche (displasia femoro-rotulea o degenerazione di grado severo), tali da condurre ad episodi abituali di lussazione di rotula. L’intervento chirurgico può essere artroscopico oppure open. Artroscopicamente può essere riparato solo il legamento alare mediale oppure utilizzando la tecnica del lateral release, può essere centrata la rotula rilasciando parzialmente gli stabilizzatori legamentosi laterali. Tuttavia in letteratura, i risultati di questo intervento non sono soddisfacenti perché in effetti non corregge le alterazioni che sono alla base dell'instabilità. L’intervento chirurgico open (con incisione cutanea), permette di correggere anche le alterazioni ossee e può prevedere, a seconda delle anomalie esistenti, l’abbassamento della rotula, l’eventuale ricostruzione del legamento lesionato, la sezione dell’alare esterno, la plastica trocleare (nelle displasie severe), la plastica del vasto mediale e la trasposizione mediale tramite osteotomia della tuberosità tibiale anteriore (tecnica di Fulkerson). Nei casi di severa degenerazione della superficie articolare, è invece indicato l’intervento di sostituzione protesica del solo compartimento femoro-rotuleo.
Hai bisogno di
un consulto?
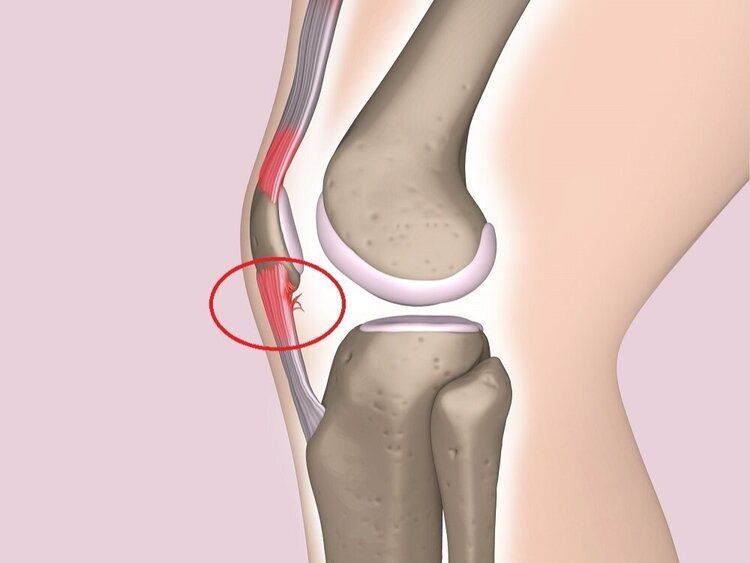
Ginocchio del saltatore
(Jumper’s Knee)
COS’È IL GINOCCHIO DEL SALTATORE?
Il ginocchio del saltatore o Jumper’s knee è una tendinopatia inserzionale localizzata nella maggior parte dei casi al polo inferiore della rotula. E’ una lesione da sovraccarico funzionale tipica degli sport che prevedono salti e cambi di direzione quali calcio, pallavolo, tennis, basket, atletica leggera etc.. Fattori predisponenti sono l’osteocondrosi del ginocchio, il malallineamento rotuleo, il sovrappeso. A causa degli sforzi ripetuti, possono verificarsi nel contesto del tendine, microlesioni con aree inserzionali di degenerazione in assenza di un vero e proprio processo infiammatorio.
Sintomatologia
Il principale sintomo è il dolore localizzato lungo il decorso del tendine rotuleo, solitamente al di sotto del polo inferiore della rotula. Si presenta nelle fasi del salto e della discesa, dopo l’attività sportiva, se si mantiene a lungo la stazione seduta con le gambe piegate, oppure salendo e scendendo le scale.
Trattamenti
Trattamento conservativo
Viene normalmente proposto dopo una diagnosi iniziale di tendinopatia rotulea e dipende dal grado della lesione. Il protocollo riabilitativo prevede inizialmente la riduzione dell’attività sportiva in associazione a farmaci antinfiammatori e crioterapia, l’utilizzo di un pressore sottorotuleo ed un programma di rafforzamento eccentrico dei muscoli del quadricipite femorale associato a stretching ed esercizi propriocettivi. Può essere utile l’utilizzo di terapie fisiche quali le onde d’urto, gli ultrasuoni ed il laser ad alta potenza mentre nelle forme più gravi, le infiltrazioni con fattori di crescita piastrinici (PRP) possono costituire un trattamento innovativo ed efficace.
Trattamento chirurgico
In caso di insuccesso della terapia dopo un periodo di sei mesi, è consigliato il trattamento chirurgico che prevede toilette inserzionale, perforazioni e scarificazioni del tendine rotuleo.
Hai bisogno di
un consulto?
Osteocondrosi del ginocchio
(Sinding-Larsen-Johansson)
COS’È L’OSTEOCONDROSI DEL GINOCCHIO SINDING-LARSEN-JOHANSSON?
È una malattia caratterizzata come la malattia di Osgood-Schlatter, alla quale è spesso associata, da dolore nella regione anteriore del ginocchio ed appartiene anch’essa alla famiglia delle osteocondrosi. E’ una tendinite inserzionale del polo distale della rotula dovuta a microtraumi e sollecitazioni ripetute. La malattia di Sinding-Larsen-Johansson colpisce prevalentemente i bambini tra i 10 ed i 14 anni di età che praticano sport che richiedono corsa, salti e cambi di direzione. Fattori causali importanti sono una rotula alta associata ad ipertono del muscolo quadricipite femorale; man mano che le ossa crescono, i muscoli e i tendini si allungano. Se la crescita muscolare non tiene il passo dell’allungamento delle ossa, la tensione e le sollecitazioni sul tendine rotuleo aumentano scatenando la malattia.
Sintomatologia
Il giovane con malattia di Sinding-Larsen-Johansson lamenta dolore costante localizzato nella parte anteriore del ginocchio o nel polo inferiore della rotula che peggiora con l’esercizio e l’attività fisica quali il salto e la corsa. Può associarsi edema sottorotuleo. Solitamente la sintomatologia dolorosa svanisce al raggiungimento della completa ossificazione della rotula.
Trattamenti
Trattamento conservativo
Il trattamento della malattia di Sinding-Larsen-Johansson è conservativo e prevede innanzitutto la modifica di qualsiasi attività fisica che possa avere un impatto sul ginocchio; è quindi consigliato il riposo parziale o assoluto. Per alleviare la sintomatologia dolorosa possono essere utili i farmaci antinfiammatori e la crioterapia associati ad esercizi di stretching della muscolatura. La malattia evolve a completa guarigione non appena il processo di ossificazione della rotula sarà completato. La ripresa dell’attività sportiva deve essere graduale e può essere d’aiuto l'utilizzo di un pressore sottorotuleo.
Trattamento chirurgico
Nella malattia di Sinding-Larsen-Johansson, non è indicato il trattamento chirurgico.
Hai bisogno di
un consulto?
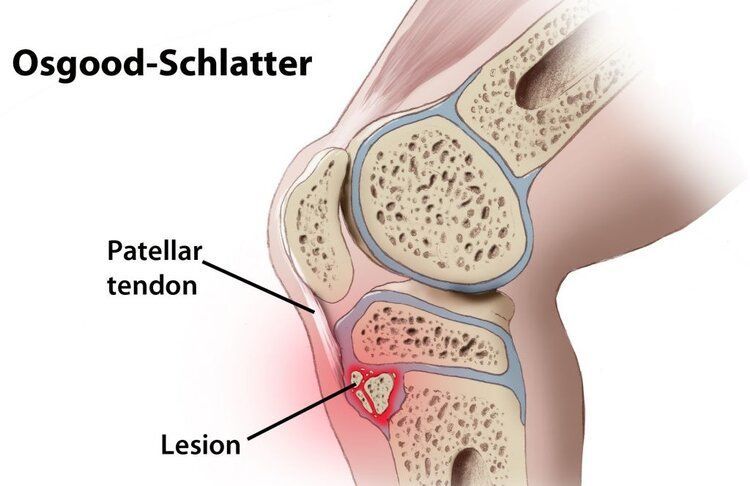
Osteocondrosi del Ginocchio
(Osgood-Schlatter)
COS’È L’OSTEOCONDROSI DEL GINOCCHIO OSGOOD-SCHLATTER?
È una malattia caratterizzata da dolore nella regione anteriore del ginocchio, che colpisce soprattutto giovani atleti come calciatori, cestisti, pallavolisti i quali praticano sport che implicano corsa, salti e cambi di direzione, in un'età compresa tra i 10 ed i 14 anni. È dovuta ad un’infiammazione del nucleo di accrescimento dell’apofisi tibiale anteriore dove si inserisce il tendine rotuleo, durante l’età dello sviluppo. Questa regione è formata inizialmente di cartilagine che poi diviene al termine della crescita osso maturo. L’infiammazione è provocata dagli stress in trazione ripetuti che il muscolo quadricipite femorale esercita sul tendine rotuleo e che quest’ultimo trasmette alla tuberosità tibiale (sede del nucleo di accrescimento). La continua trazione sulla cartilagine che cresce ne provoca un'infiammazione dolorosa che può anche frammentare l’osso che sta crescendo.
Sintomatologia
Il dolore è il sintomo principale e si manifesta soprattutto alla estensione del ginocchio, alla palpazione della tuberosità tibiale e dopo attività fisica, ma può presentarsi anche a riposo. Solitamente aumenta con i carichi in flessione sulla gamba e si verifica maggiormente negli sport in cui vi è il coinvolgimento di entrambe le ginocchia (calcio, corsa, salto); anche se un ginocchio è più colpito dell'altro, entrambi possono manifestare i sintomi. La sintomatologia dolorosa e la tumefazione migliorano con il riposo e la crioterapia ma puntualmente si ripresentano dopo l’attività sportiva che comunque non ne condiziona la guarigione finale.

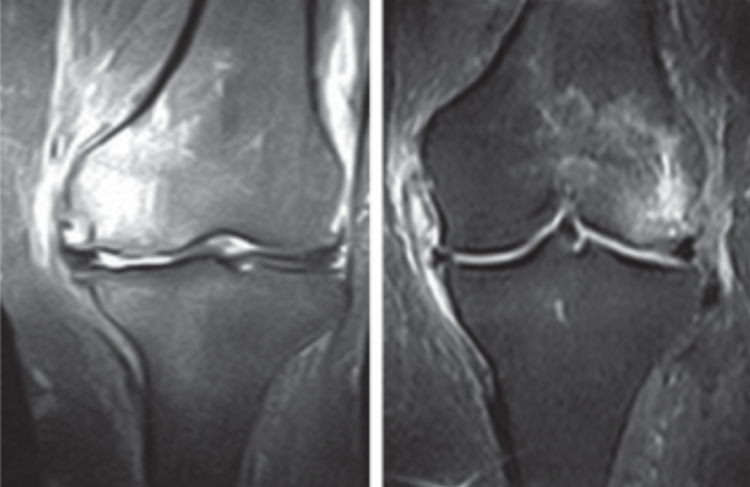
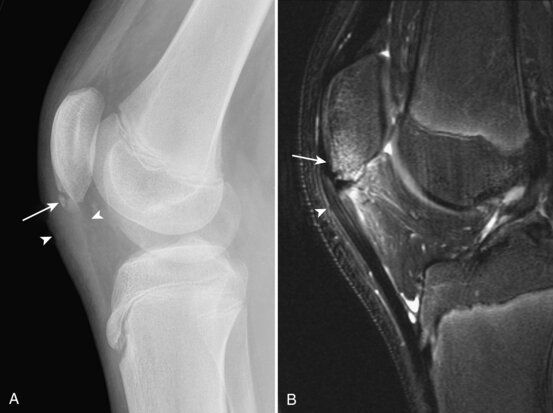
Esame RMN di paziente affetto da morbo di Osgood-Schlatter
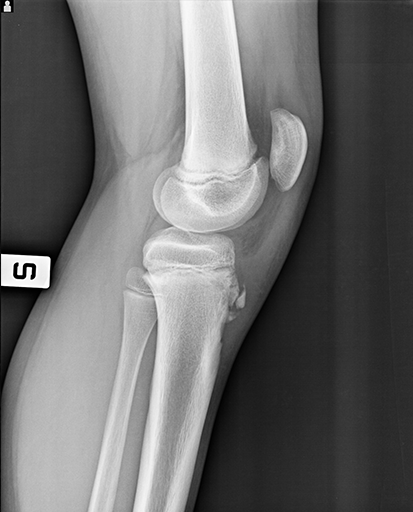
Esame radiografico di paziente affetto da morbo di Osgood-Schlatter
Trattamenti
Trattamento conservativo
Nella malattia di Osgood-Schlatter il trattamento è sempre conservativo; infatti può essere definita una condizione benigna passeggera che si autorisolve una volta completati l’accrescimento e l’ossificazione (14-16 anni).Tuttavia, i rimedi più comuni per attenuare la sintomatologia dolorosa sono la riduzione o arresto dell’attività fisica, esercizi di stretching e potenziamento muscolare dei muscoli quadricipite femorale ed ischio-crurali; utilizzo di tutori, crioterapia e farmaci antinfiammatori.
Trattamento chirurgico
Per questa patologia la chirurgia è davvero molto rara. Si parla al massimo di rimodellamento per rimuovere una crescita ossea eccessiva.
Hai bisogno di
un consulto?
Deformità degli arti inferiori
(ginocchio valgo, varo o recurvato)
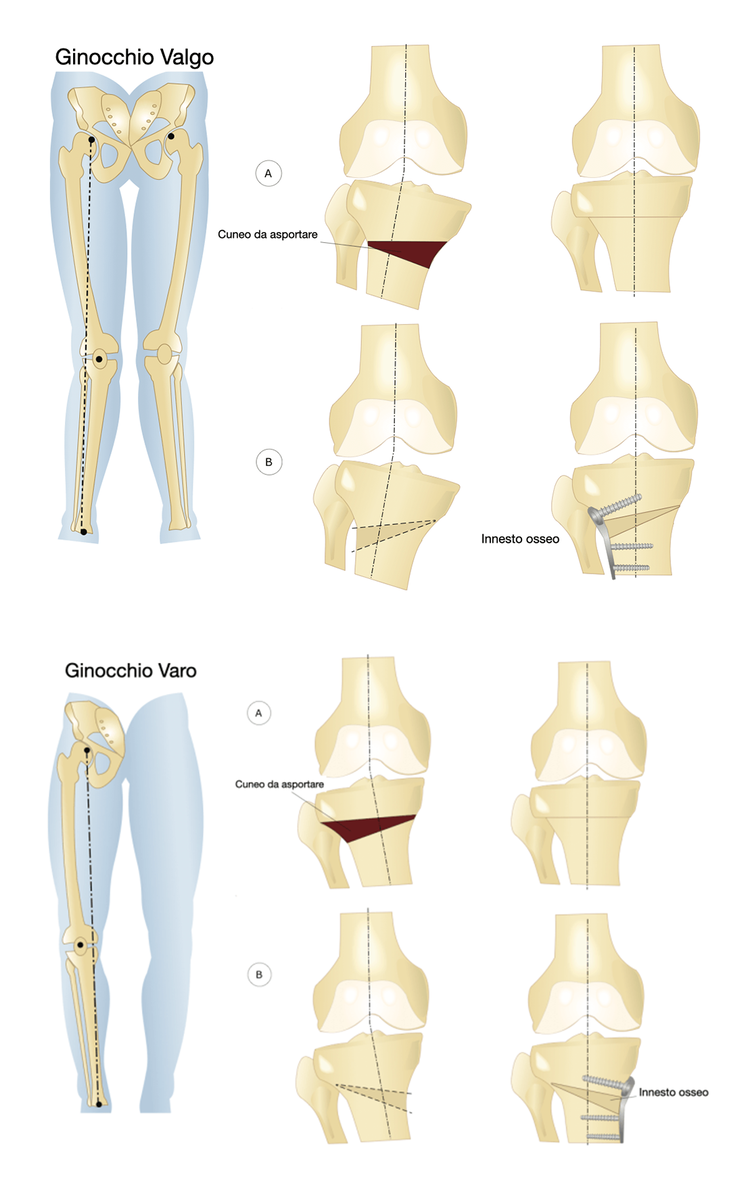
COS’È LA DEFORMITÀ DEGLI ARTI INFERIORI?
In condizioni normali le articolazioni dell’anca, del ginocchio e della caviglia sono allineate su una stessa retta detta “ asse meccanico dell’arto inferiore “ il quale origina dal centro della testa del femore e termina al centro della caviglia passando per il centro del ginocchio in corrispondenza delle apofisi spinose del piatto tibiale. L’asse meccanico nella tibia coincide con l’asse anatomico mentre nel femore si discosta da quest’ultimo formando un angolo di circa 6° (angolo di valgismo fisiologico); in queste condizioni le forze di carico durante la marcia vengono equamente distribuite su tutta la superficie articolare femoro-tibiale. Se questo allineamento per fattori congeniti oppure acquisiti dovesse risultare modificato, si avrà una situazione patologica con deviazione assiale laterale (valgismo) oppure mediale (varismo).
Sintomatologia
Le deviazioni assiali, provocano un alterazione della biomeccanica articolare che a lungo andare determinerà l’usura delle zone sottoposte a carico con degenerazione della cartilagine del compartimento interessato ed esposizione dell’osso subcondrale. Il dolore e la condropatia compaiono di norma quando la deviazione angolare è importante e sta compromettendo il compartimento mediale o laterale a seconda del tipo di anomalia.
Trattamenti
Trattamento conservativo
Se la deformità è lieve e correggibile, la condizione si può normalizzare eseguendo esercizi correttivi e utilizzando plantari con punto d’angolo postero interno (nel ginocchio valgo) o postero-esterno (nel ginocchio varo), che correggano l’asse meccanico.
Trattamento chirurgico
Le deviazioni assiali in valgismo o varismo necessitano di intervento chirurgico solo quando la deviazione assiale è tale da non poter essere corretta con ortesi, abbia già dato origine a sintomatologia dolorosa, e soprattutto al fine di evitare una degenerazione cartilaginea precoce in pazienti giovani. Se si interviene nell’età dell’accrescimento, è possibile eseguire una epifisiodesi; l’intervento consiste nell’inserimento di mezzi di sintesi (placche o cambre) in regione esterna (varismo) o interna (valgismo) del femore distale e/o della tibia prossimale. Se invece la chiusura delle epifisi è già avvenuta si esegue una osteotomia. L’intervento di osteotomia consiste in un taglio osseo a cuneo del femore o della tibia in regione metafisaria che consenta l’apertura (osteotomia di addizione o a cuneo aperto) o la chiusura (osteotomia di sottrazione o a cuneo chiuso) e corregga l’angolazione dell’arto inferiore, riequilibrando i carichi sull’articolazione femoro-tibiale.
Hai bisogno di
un consulto?
Fratture del ginocchio
COSA SONO LE FRATTURE DEL GINOCCHIO?
Il ginocchio è un’articolazione formata dall’incontro di tre ossa: Il femore, la tibia e la rotula collocata anteriormente al femore. Di conseguenza possono essere coinvolti in una frattura di ginocchio i condili femorali, i due emipiatti tibiali oppure la rotula. In base alla scomposizione dei frammenti ossei si distinguono fratture composte e scomposte ma, essendo il ginocchio un’articolazione, distinguiamo anche fratture intrarticolari ed extrarticolari; questa distinzione è molto importante sia ai fini del trattamento sia per gli esiti, poiché una frattura articolare comporta spesso un’artrosi precoce dell’articolazione.
Sintomatologia
La frattura si verifica solitamente in seguito a traumi ad alta energia ed è sempre associata ad intensa sintomatologia dolorosa e tumefazione con versamento articolare siero ematico ed eventuali ematomi. Il carico sull’arto coinvolto non è possibile e vi è una notevole limitazione funzionale nei movimenti. Nelle fratture scomposte bisogna porre attenzione che i frammenti non protrudano nella regione posteriore del ginocchio (cavo popliteo) ed escludere il rischio lesioni delle strutture vascolo-nervose che ivi decorrono.
Trattamenti
Trattamento conservativo
Non c’è indicazione al trattamento conservativo a meno che la frattura non sia minima ed estremamente composta. Il primo approccio alla frattura, in attesa dell’intervento chirurgico, è comunque conservativo e prevede l'immobilizzazione dell’arto in gesso o in tutore, lo scarico dell’arto, il divieto di carico assoluto, l’utilizzo di bastoni canadesi e l’assunzione di farmaci antinfiammatori per attenuare la sintomatologia dolorosa.
Trattamento chirurgico
In caso di notevole scomposizione dei frammenti, è necessario intervenire chirurgicamente. Se la frattura coinvolge la superficie articolare (piatti tibiali o condili femorali), si utilizzano placca e viti. È di fondamentale importanza stabilizzare i frammenti di frattura e ripristinare un’adeguata congruenza delle superfici articolari al fine di garantire una corretta consolidazione. Se invece sono coinvolte le diafisi (porzione centrale dell’osso), solitamente si esegue l’osteosintesi con chiodo endomidollare. Nelle fratture di rotula è sufficiente la fissazione dei frammenti tramite cerchiaggio con fili metallici (osteosintesi sec. Weber). In caso di frattura esposta o di notevole compromissione dei tessuti molli, o ancora se si vuole procrastinare l’intervento chirurgico definitivo, è indicata la stabilizzazione con fissatore esterno. La procedura chirurgica consiste nell’inserire nel femore o nella tibia, delle viti metalliche (Fiches) che fissate al di fuori della pelle ad una barra, manterranno in posizione corretta la frattura.
Hai bisogno di
un consulto?